Bio Solutions
Case.01
AS : Antimicrobial Stewardship(抗菌薬適正使用支援)

慶應義塾大学 薬学部
薬効解析学講座
教授
松元 一明 博士(薬学)
人が感染症を引き起こす際には必ず原因となる微生物が存在する。図1に人と原因菌と抗菌薬の関係を示す。原因菌は人に感染症を引き起こし、抗菌薬は原因菌に対して抗菌活性を示す。さらに、人は原因菌に免疫反応を示し、抗菌薬の吸収・分布・代謝・排泄に関わる。一方、抗菌薬は人に副作用を示し、細菌の耐性化を誘導する恐れがある。したがって、抗菌薬は適切に使用すれば感染症の治療薬となるが、不適切な使用は人に対して副作用、細菌に対して耐性化を誘導する。そのため、抗菌薬は適正に使用しなければならない。
抗菌薬適正使用支援(Antimicrobial Stewardship:AS)とは、主治医が抗菌薬を使用する際、個々の患者に対して最大限の治療効果を導くと同時に、有害事象をできるだけ最小限にとどめ、いち早く感染症治療が完了できる(最適化する)ようにする目的で、感染症専門の医師や薬剤師、臨床検査技師、看護師が主治医の支援を行うことであり、安易な(不適切な)抗菌薬の使用は耐性菌を発生あるいは蔓延させる原因となるため、ASを推進することは耐性菌の出現を防ぐ、あるいは遅らせることができ、医療コストの削減にも繋がると抗菌薬適正使用支援プログラム実践のためのガイダンス1)に記載されている。
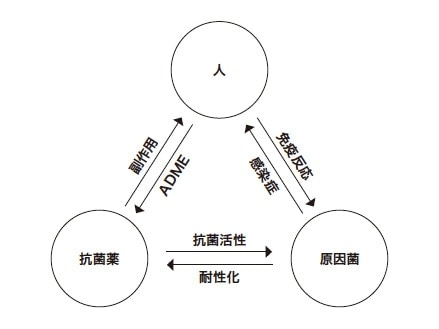
図1 人-原因菌-抗菌薬の関係
ADME:吸収・分布・代謝・排泄
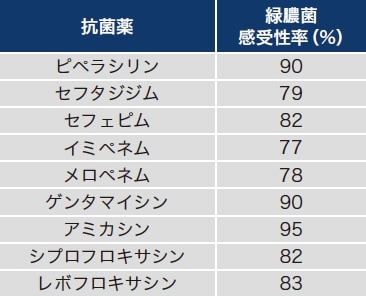
感染症診療で抗菌薬を決定するまでには、まず①感染症であるかどうか吟味する。発熱のみで感染症と診断することはできず、薬剤熱、膠原病、悪性リンパ腫、血栓塞栓症、脱水などを注意深く除外する必要がある。感染症の場合、次に②感染臓器はどこか推定する。感染臓器により原因菌の頻度が異なるため、感染臓器が判明することで、③原因菌を想定することができる。さらに、年齢、基礎疾患、院内か市中かなど感染症に罹患した場所によっても想定される原因菌が絞られる。ターゲットとなる原因菌が想定できれば、④感受性がある抗菌薬を選択する。各種抗菌薬の抗菌スペクトルから、想定される菌に抗菌活性を有し、アンチバイオグラムで感受性が高いものの中から患者背景、抗菌スペクトルの広さ、相互作用などを考慮し選択する。アンチバイオグラムの例として緑膿菌に対するある施設の感受性率を表1に示す。この施設ではカルバペネム系薬の感受性率が低く、治療失敗のリスクが高いため、緑膿菌を想定する場合は、カルバペネム系薬以外を選択する。
表1 アンチバイオグラム(例)
抗菌薬は使用する時間でその治療法の名称が異なる(図2)。予防投与は、感染症には罹患していないが、将来的に発生する可能性のある感染症を予防するための投与である(代表例:手術前投与)。感染症が発症したら上述の①~④の流れで原因菌を想定し抗菌薬を選択する。この原因菌の確定および感受性結果が不明の状態のときの抗菌薬投与を経験的治療と呼ぶ(培養結果待ちの状態での抗菌薬投与)。培養の結果により原因菌が確定し、感受性結果が判明した後に抗菌薬を投与する場合を最適(標的)治療という。
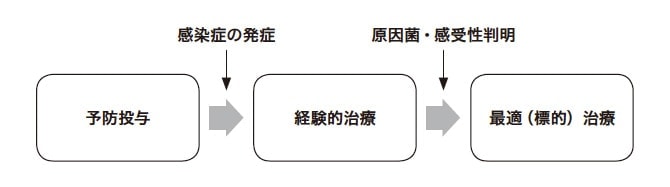
図2 抗菌薬の治療法の名称
検体採取から原因菌および感受性が判明するまで3日間を要する(表2)。想定された原因菌に対して経験的治療を始めるが、グラム染色(15分程度)を実施することで、さらに原因菌は絞られる。図3はグラム染色であり、貪食されたグラム陽性球菌を見ることができる。さらに、細菌がブドウのように見えるためブドウ球菌であることが分かる。原因菌の同定、薬剤感受性の判明までは至らないものの、ブドウ球菌であることが分かるため、セファゾリンまたはバンコマイシンの投与を推奨することができる。
表2 細菌培養と抗菌薬治療

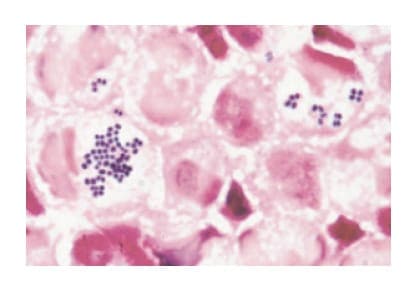
図3 グラム染色によりグラム陽性球菌を検出
永田邦昭. 感染症診断に役立つグラム染色. 15頁, 2006年から引用
敗血症性ショックなど重症感染症では、出来る限り早期に原因菌に対して感受性のある抗菌薬を投与することで患者の生存率を高めることができる2)。さらにブドウ球菌に対してはセファゾリンが効果的で3)、耐性ブドウ球菌にはバンコマイシンが効果的であることを考えると重症の場合は両者の併用を考慮する。したがって、重症感染症でブドウ球菌が検出されれば、経験的治療としてセファゾリンとバンコマイシンを併用し、3日目に原因菌と薬剤感受性が判明すれば、最適(標的)治療としてどちらかの単剤治療を行う。最初に述べたが、抗菌薬の不必要な使用は副作用を発現させたり、耐性菌を誘導したり、経済的損失にもなる。抗菌薬の適正使用を加速させるためには細菌検査の迅速化が求められる。
自動多項目同時遺伝子関連検査システムVerigene®では、血液培養陽性判定後、マイクロアレイ法により3時間以内に細菌や薬剤耐性遺伝子を同時に検出できる。薬剤耐性遺伝子として、グラム陽性菌ではmecA、vanA、vanB、グラム陰性菌ではCTX-M、KPC、NDM、VIM、IMP、OXAが検出できる。図4に重症感染症時の細菌検査と抗菌薬選択、治療最適化について示した。例としてMRSA感染症にバンコマイシンが使用された症例を示した。採取された血液からグラム陽性菌が検出され、原因菌(Staphylococcus aureus)、薬剤耐性遺伝子(mecA)がVerigene®システムにより翌日には判明する。その時点で、経験的治療として投与されたセファゾリン、バンコマイシンのうち、セファゾリンは中止して、バンコマイシンの継続が決定できる。もし原因菌がEnterococcus faeciumで、薬剤耐性遺伝子としてvanAが検出されたら、両者を中止してリネゾリドに変更となる。以上のように、血液採取の翌日には最適(標的)治療ができるシステムは、AS活動の推進に大いに役立つと考えられる。
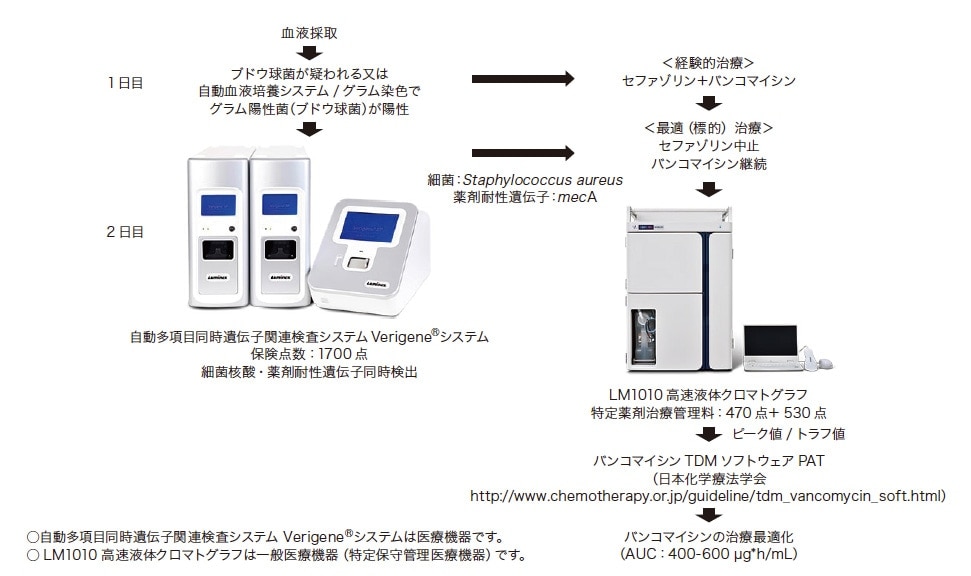
図4 重症感染症時の細菌検査と薬物血中濃度測定(例:MRSA、バンコマイシン)に基づいた治療最適化
Therapeutic drug monitoring(TDM)とは、初期投与設計から関わり、投与開始後に薬物の血中濃度を測定し、投与設計を見直すことにより、安全で有効な治療を行うことである。目標血中濃度域が狭い薬物が対象となり、抗菌薬ではグリコペプチド系薬、アミノグリコシド系薬、抗真菌薬ではボリコナゾールが対象となる。抗菌薬は有効性・安全性と相関する目標PK/PD(pharmacokinetics/pharmacodynamics)パラメータ値に基づいて使用される。したがって、TDMにおける目標血中濃度域もPK/PDに従って決められている。
PK/PDは、個体内の血中濃度の時間変化(PK)と薬理作用の時間変化(PD)をモデル解析により関連付けて解析することを指す。例えば、安全性の面から副作用発現(PD)と薬物血中濃度(PK)の関係をPK/PD解析により明らかにすることで、副作用を回避できる血中濃度の指標が決定される。その副作用が発現する閾値がTDMの指標にもなる。一方で、有効性の面から、感染症の領域ではPDの指標として原因菌の薬物感受性、いわゆる最小発育阻止濃度(MIC)と薬物動態パラメータを組み合わせ、AUC(血中濃度-時間曲線下面積)/MIC比、Cpeak(ピーク値)/MIC比、time above MICをPK/PDパラメータと呼んでいる。表3にPK/PDに基づいた抗菌薬の作用様式を示す。濃度依存的に効果を示す薬物にはアミノグリコシド系薬などがある。これらの薬物はCpeak/MICに従い効果を発揮するため、1日量が同じであれば、ピーク値が高くなるように、分割投与より1日1回投与が推奨される。時間依存的に効果を示す薬物にはβ-ラクタム系薬などがある。これらの薬物はMICを上回る濃度が得られる時間が長ければ長いほど効果があるので、1日量が同じであれば1日1、2回より3、4回に分割して投与することが推奨される。AUC/MICに分類されるものとしてバンコマイシン、リネゾリド、ボリコナゾールなどがある。Scaglioneらは臨床研究により、PK/PDに基づいて抗菌薬が投与された群と投与されなかった群を比較したところ、PK/PD解析実施群では入院期間は短くなり、無効症例数及び死亡症例数も減少し、PK/PDに基づいて抗菌薬を投与することが治療成績向上に繋がることを明らかにしている4)。これまでの研究成果に基づき、抗菌薬はPK/PDに基づいて投与することが推奨されている。
表3 各種抗菌薬のPK/PDパラメータ

PK/PD:pharmacokinetics/pharmacodynamics、Cpeak:ピーク値、AUC:血中濃度-時間曲線下面積、MIC:最小発育阻止濃度
TDM対象抗菌薬の血中濃度測定日と目標値を表4に示す。TDM対象薬の中で2021年以降、その指標がかわるものとしてバンコマイシンがある。PK/PDの観点からバンコマイシンの有効性・安全性の両者と最も相関するパラメータはAUCであり、その目標値は400-600 μg*h/mLと設定されている5)。これまで実臨床ではAUCの代替指標としてトラフ値が用いられてきた。しかし近年、トラフ値とAUCの関係が見直され、トラフ値のみの測定ではAUCを正しく評価できないことが報告され、AUCを正確に算出するためにはピーク値とトラフ値の2 ポイントの測定が必要であることが示された6,7)。ピーク値は分布容積さらにトラフ値との差により半減期を規定しており、AUCを算出する上で重要な因子である。したがって、バンコマイシンの有効性・安全性はAUCで評価し、その目標値は400-600 μg*h/mLであり、正確にAUCを評価するためにはピーク値とトラフ値の2ポイントが必要である。このことに伴い、AUCに基づいて投与設計ができるソフトウェア(Practical AUCguided TDM for vancomycin:PAT)が開発された。血中濃度測定はソフトウェアを使用することを前提に定常状態前の3回投与時に実施する。1日2回投与の場合は翌日となる。図4に示すように、血液採取の翌日にVerigene®システムによりバンコマイシンの継続が決まれば、LM1010高速液体クロマトグラフで血中濃度を測定し、PATを用いて目標AUCに入るように投与設計を行い、バンコマイシンの治療最適化を目指す。血液培養検査と異なり、Verigene®システムの場合は翌日に耐性菌かどうか判明するので、もしmecAが検出されなければバンコマイシンは中止となり、血中濃度測定も実施する必要はなくなり、業務の負担も減る。
表4 TDM対象抗菌薬の血中濃度測定日と目標AUC(μg*h/mL)・ピーク値・トラフ値(μg/mL)
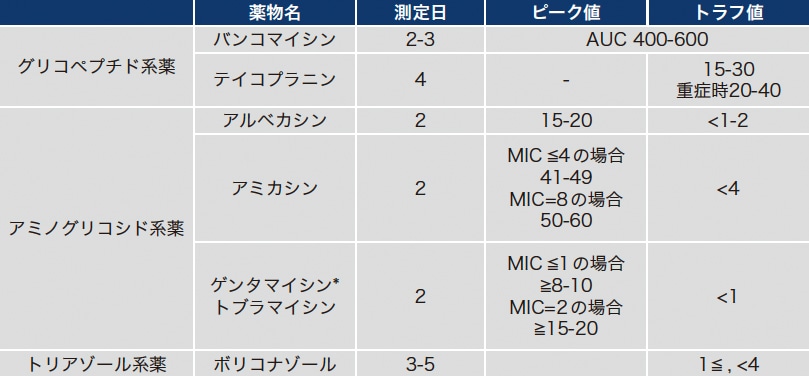
*グラム陽性菌に対する併用治療時はピーク値3-4 μg/mL、トラフ値<1 μg/mLを目標とする。
真菌感染症治療薬のボリコナゾールにおける主な副作用は肝障害であり、その発現頻度は日本の添付文書には36.0%、米国では12.2%と記載されている。ボリコナゾールの主な代謝酵素であるCYP2C19の野生型は日本人では3-4割、欧米人では7割程度である8)。すなわち、日本人の6-7割はCYP2C19の変異型であり、ボリコナゾールの代謝能が低く血中濃度上昇に伴い、肝障害が高頻度で発現していると予測される。そのため、ボリコナゾールは抗真菌薬の中で唯一TDM対象薬となっている。
血中濃度測定日は治療開始3-5日目で目標トラフ値は1-4 μg/mLと設定されている(表4)。ボリコナゾールの用法・用量は、初日は負荷投与として1回6 mg/kgで1日2回、2日目以降は維持投与として1回3-4 mg/kgで1日2回投与となっている。我々は母集団薬物動態解析を行い、トラフ濃度が2-4 μg/mLとなる維持量を検討した9)。その結果、CYP2C19野生型では1回3.6-4.5 mg/kg、変異型では2.2-3.3 mg/kgが推奨された。したがって、野生型が多い米国人では1回4 mg/kgの投与でも安全に使用できるが、変異型が多い日本人では1回3 mg/kgの投与が安全に使用するための目安と考えられた。しかし、重症感染症時は早期の治療が重要であるため治療失敗を避けるためには、野生型を考慮し1回4 mg/kgを維持量として投与する。このようなときに患者の同意のもと遺伝子多型解析ができれば、患者に最適な医療を提供できる。小型キャピラリー電気泳動シーケンサーDS3000は8時間程度でCYP2C19の遺伝子検査結果がでるため、ボリコナゾール投与開始日に遺伝子検査を行えば、2日目の維持量投与から、野生型は1回4 mg/kg、変異型は1回3 mg/kgの投与が可能となる(図5)。その後、投与開始3-5日目に血中濃度測定が実施される。ボリコナゾールはほとんどの施設で外注検査となっており、血中濃度の結果を得るまでに、投与開始から考えると1週間以上かかる。前もって遺伝子多型解析を実施し、その結果に基づいて投与設計ができていれば、安全にボリコナゾールを使用できる。また、LM1010高速液体クロマトグラフの最大の利点の一つとしてボリコナゾールの測定ができることが挙げられる。所有しておけば、その日のうちに測定結果が得られるため、検査結果で患者状態の悪化や肝障害の発現が見られたら、3-5日まで待たず、すぐに血中濃度を確認し、ボリコナゾールの増量または減量、他剤への変更をその日のうちに決められ、ボリコナゾールの治療最適化に貢献できる。

図5 ボリコナゾールのCYP2C19遺伝子多型解析と薬物血中濃度測定に基づいた治療最適化
リネゾリドは、Verigene®システムにより薬剤耐性遺伝子としてmecAやvanAの検出により使用できるMRSA、VRE感染症治療薬である。リネゾリドは1回600 mgで1日2回投与される。主な副作用は血小板減少であり、その発現頻度は8-68%と非常に高い10)。我々は有効性を担保しつつ血小板減少をできる限り回避できるリネゾリドの有効血中濃度域に関する研究を行った。その結果、リネゾリドのトラフ値と血小板減少の発現率の間に相関関係があり、トラフ値8.2 μg/mLで血小板減少の発現率が50%であることを示した。さらに母集団薬物動態解析を実施し、リネゾリドの目標PK/PDパラメータ値であるAUC/MIC ≧100をMIC ≦2 μg/mLの株で達成するためにはトラフ値として3.6 μg/mL以上必要であることを明らかにした10)。他の研究グループの報告と併せて考えると、リネゾリドの有効トラフ値は3-4 μg/mL以上、6-7 μg/mL以下と推察される。リネゾリドは副作用発現率が高く使用し難い薬物であるが、目標トラフ値を達成することにより有効性を担保しつつ安全に使用できる。LM1010高速液体クロマトグラフの最大の利点の二つ目としてリネゾリドの測定ができることが挙げられる。患者の同意のもと投与開始3日目にリネゾリドのトラフ値を測定し、目標トラフ値に入るように投与設計することにより、リネゾリドの治療最適化に繋がると考えられる。
ASを実践するためには、迅速な遺伝子検査と薬物血中濃度測定が必要不可欠である。これらを実践するための機器は存在しており、その機器を使いこなすことにより、患者の予後改善や細菌の薬剤耐性化抑制、医療コスト削減に繋がる。
参考文献
バイオソリューション
AS活動を推進するために遺伝子解析と薬物血中濃度を活用しよう!
慶應義塾大学 薬学部 松元 一明 博士(薬学)
抗菌薬適正使用支援(Antimicrobial Stewardship:AS) を推進することは耐性菌の出現を防ぐ、あるいは遅らせることができ、医療コストの削減にも繋がるとされています。
その有用性について、慶應義塾大学 薬学部 松元先生に寄稿いただきました。
(SI NEWS Vol.65 No.1 研究報文)
バイオソリューション(医療向け)
この装置は医療向けです
敗血症検査のゲームチェンジャーVerigene®システム
AS を実践するためには、迅速な薬剤耐性遺伝子検査と薬物血中濃度測定が必要不可欠です。これらを実践するための機器を使いこなすことにより、患者の予後改善や細菌の薬剤耐性化抑制、院内感染の予防、医療コストの削減に繋がります。迅速な薬剤耐性遺伝子検査の有用性について、データをもとに解説します。
(SI NEWS Vol.65 No.1 技術解説)
バイオソリューション(医療向け)
この装置は医療向けです
LM1010高速液体クロマトグラフ
AS を実践するための、迅速な薬物血中濃度測定について、バンコマイシン(グリコペプチド系)と、ボリコナゾール(抗真菌薬)の測定例をもとに解説します。
(SI NEWS Vol.65 No.1 技術解説)
*この装置は医療機器です。

製品情報
遺伝子関連検査システム
*この装置は医療機器ではありません。
登録記事数 203件
まだまだあります。
 関連製品
関連製品